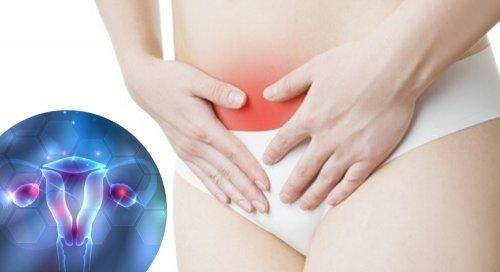
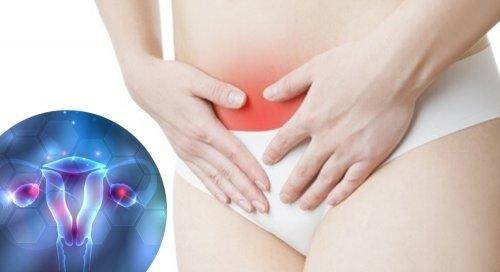
Η ενδομητρίωση είναι μία ασθένεια που προσβάλλει γυναίκες αναπαραγωγικής ηλικίας και μπορεί να προκαλέσει πόνο στην πύελο και υπογονιμότητα.
Η πρόοδος της επιστήμης έχει βελτιώσει τις γνώσεις γι’ αυτή την καλοήθη αλλά συχνά εξουθενωτική ασθένεια και η σύγχρονη ιατρική παρέχει στις ασθενείς πολλές θεραπευτικές επιλογές που μπορεί να καταπραΰνουν τα συμπτώματά τους.
Η ενδομητρίωση εκδηλώνεται όταν αναπτύσσεται εκτός μήτρας ιστός, ο οποίος δομικά και λειτουργικά είναι παρόμοιος με τον βλεννογόνο που επιστρώνει το εσωτερικό τοίχωμά της (ενδομήτριο).
Ο ετερόποπος αυτός ιστός συνήθως εμφανίζεται σε όργανα και ιστούς της πυέλου όπως η μήτρα (εξωτερικά), οι ωοθήκες, οι ωαγωγοί (σάλπιγγες), το περιτόναιο, η ουροδόχος κύστη, το παχύ έντερο και η περιοχή μεταξύ του ορθού εντέρου και του κόλπου.
Έχουν όμως καταγραφεί και μερικά κρούσματα προσβολής του πνεύμονα ή άλλων απομακρυσμένων οργάνων.
Το κύριο σύμπτωμα της ενδομητρίωσης είναι ο ισχυρός πόνος πριν και στη διάρκεια της εμμήνου ρύσεως (δυσμηνόρροια) και στη διάρκεια του σεξ (δυσπαρευνία).
Μπορεί επίσης να υπάρχουν αιμορραγικές διαταραχές (π.χ. μεγάλη απώλεια αίματος και πολυήμερη έμμηνος ρύση, μικρός έμμηνος κύκλος, διαφυγή αίματος πριν από την έμμηνο ρύση) καθώς και ενοχλήματα κατά την ούρηση ή την κένωση των εντέρων, όταν έχουν προσβληθεί όργανα του ουροποιητικού ή το έντερο.
Στις σοβαρές περιπτώσεις παρατηρείται χρόνιο πυελικό άλγος.
Ο πόνος αντανακλάται μερικές φορές στη μέση και στα κάτω άκρα.
Ο πόνος οφείλεται στο ότι ο ετερόποπος ιστός δημιουργεί στα τοιχώματα των προσβεβλημένων οργάνων κύστεις αίματος ή οζίδια, που προκαλούν φλεγμονή και ανάπτυξη συμφύσεων (ουλώδης ιστός).
Οι συμφύσεις εμποδίζουν και καθιστούν επώδυνη τη φυσιολογική κίνηση των οργάνων.
Άλλες αιτίες είναι η άσκηση πίεσης στα παρακείμενα όργανα, η προσβολή νεύρων και η αυξημένη παραγωγή προσταγλανδινών (ουσίες που προκαλούν φλεγμονή).
Η εμφάνιση της ενδομητρίωσης συμπίπτει με την αναπαραγωγική ηλικία: δεν υπάρχουν κρούσματά της πριν από την εφηβεία ενώ είναι σπάνια μετά την εμμηνόπαυση, γεγονός που σημαίνει ότι άγεται από τις ορμόνες (οιστρογόνα).
Τα δύο τρίτα των κρουσμάτων εκδηλώνονται σε γυναίκες ηλικίας 20-35 ετών και ένα στα δέκα σε γυναίκες κάτω των 20 ετών.
Υπολογίζεται ότι το 5-10% των γυναικών πάσχουν από ενδομητρίωση, με τουλάχιστον τις μισές να μην έχουν εμφανή συμπτώματα.
Από αυτές τις γυναίκες, οι περισσότερες (πάνω από έξι στις δέκα) δεν αντιμετωπίζουν πρόβλημα γονιμότητας.
Ωστόσο η νόσος αποτελεί μία από τις συχνότερες αιτίες υπογονιμότητας: ποσοστό έως και 50% των υπογόνιμων γυναικών πάσχουν από ενδομητρίωση.
Η ενδομητρίωση μπορεί να επηρεάσει τη γονιμότητα με πολλούς και διαφορετικούς τρόπους μεταξύ των οποίων συμπεριλαμβάνονται η διαταραχή της ανατομίας της πυέλου, οι συμφύσεις, η δημιουργία ουλών στις σάλπιγγες, η φλεγμονή των πυελικών δομών και η διαταραχή της λειτουργίας του ανοσοποιητικού συστήματος.
Μερικές φορές ο ετερότοπος ιστός της αναπτύσσεται μέσα στην ωοθήκη όπου σχηματίζει μία κύστη (ενδομητρίωμα), γεγονός που επίσης μπορεί να πλήξει τη γονιμότητα.
Μπορεί επίσης να επιφέρει ενδοκρινική δυσλειτουργία (λ.χ. αναστολή της ωοθυλακιορρηξίας, μη φυσιολογική ανάπτυξη ωοθυλακίων, ανεπάρκεια του ωχρού σωματίου), να διαταράξει την ικανότητα εμφύτευσης των εμβρύων στο έδαφος της μήτρας και να οδηγήσει σε αυτόματες αποβολές.
Οι πιθανότητες υπογονιμότητας σε κάθε ασθενή εξαρτώνται από την βαρύτητα της ενδομητρίωσής της.
Η διάγνωση της νόσου κατά κανόνα γίνεται με λαπαροσκόπηση στη διάρκεια της οποίας γίνεται καταγραφή του αριθμού, της θέσης και του βάθους των ενδομητριωσικών εστιών, με βάση την οποία ταξινομείται η σοβαρότητα της νόσου.
Αυτή μπορεί να είναι ελάχιστη (στάδιο Ι), ελαφριά (στάδιο ΙΙ), μέτρια (στάδιο ΙΙΙ) ή βαριά (στάδιο IV).
Η ταξινόμηση αυτή συσχετίζεται με την ικανότητα επίτευξης και ολοκλήρωσης μιας εγκυμοσύνης.
Έχει βρεθεί ότι τα υπογόνιμα ζευγάρια με ελαφριά ενδομητρίωση για την οποία δεν γίνεται θεραπεία, έχουν ποσοστά φυσικής σύλληψης 2% έως 4,5% ανά μήνα, έναντι του 15-20% που είναι το αντίστοιχο ποσοστό στα ζευγάρια δίχως ενδομητρίωση.
Όμως στις περιπτώσεις μέτριας και βαριάς ενδομητρίωσης τα αντίστοιχα ποσοστά είναι πολύ κάτω του 2% και απαιτείται θεραπεία της ενδομητρίωσης πριν από τις προσπάθειες τεκνοποίησης.
Η αντιμετώπιση της ενδομητρίωσης είναι εξατομικευμένη!
Η πρώτη πιθανή επιλογή είναι η φαρμακευτική αντιμετώπιση.
Η ενδομητρίωση χρειάζεται τα οιστρογόνα για να αναπτυχθεί και να εξελιχθεί.
Έτσι, τα αντισυλληπτικά χάπια και άλλα φάρμακα που μειώνουν τα επίπεδά τους ή τα δεσμεύουν μπορεί να είναι αποτελεσματικά στη βελτίωση των συμπτωμάτων του πόνου.

Για να διατηρηθεί ή για να βελτιωθεί η αναπαραγωγική ικανότητα, πιο αποτελεσματικός είναι ο συνδυασμός της φαρμακευτικής αγωγής με συντηρητική χειρουργική θεραπεία, κατά την οποία μπορεί -κατά περίπτωση- να γίνει καυτηρίαση των ενδομητριωσικών εστιών, λύση των συμφύσεων, εξαίρεση των οζιδίων και των ενδομητριωσικών κύστεων ή/και αποκατάσταση της σύνδεσης σαλπίγγων-ωοθηκών και της κινητικότητας της μήτρας και των εξαρτημάτων της.
Αυτού του είδους η χειρουργική θεραπεία συνήθως διεξάγεται στη διάρκεια της αρχικής, διαγνωστικής λαπαροσκόπησης, οπότε έχει προηγηθεί ενημέρωση της γυναίκας ότι αν βρεθεί ενδομητρίωση, θα γίνει και η θεραπεία.
Η συντηρητική χειρουργική θεραπεία μπορεί να αποκαταστήσει την ανατομία της πυέλου και να βοηθήσει τις ωοθήκες και τις σάλπιγγες να λειτουργήσουν καλύτερα, ενώ η αφαίρεση τυχόν μεγάλων ενδομητριωμάτων μπορεί να βελτιώσει τα ποσοστά γονιμότητας.
Ωστόσο υπάρχουν όρια στην βελτίωση των ποσοστών επιτυχούς κυήσεως που μπορεί να επιφέρει.
Ο συνδυασμός φαρμάκων-συντηρητικής εγχείρησης μπορεί να είναι ωφέλιμος για τα ζευγάρια που προσπαθούν να επιτύχουν σύλληψη με εξωσωματική γονιμοποίηση (στις γυναίκες με μέτρια έως βαριά ενδομητρίωση συνήθως δεν αποδίδει η σπερματέγχυση).
Στις περιπτώσεις πολύ βαριάς ενδομητρίωσης, όταν έχει αποτύχει η συντηρητική επέμβαση και η φαρμακευτική θεραπεία, η γυναίκα δεν επιθυμεί να διατηρήσει την αναπαραγωγική ικανότητα και τα συμπτώματα είναι έντονα, μπορεί να γίνει ριζική εγχείρηση στην οποία αφαιρούνται η μήτρα και τα εξαρτήματά της (ολική υστερεκτομή μετά αμφοτερόπλευρης εξαρτηματεκτομής) και ακολούθως θεραπεία ορμονικής υποκατάστασης.
Δρ. Ιωάννης Π. Βασιλόπουλος, Μαιευτήρας – Χειρουργός Γυναικολόγος, MD, MSc
www.y-o.gr